虽然局限性脱发最常见的诊断是斑秃,但不能忽视其他的可能,尤其是特殊类型的瘢痕性脱发。近期,来自德国的 Effendy 医生等人在期刊 Dermatol Ther 刊文,报道了一则「淋巴瘤性脱发」病例,一起来看。
病例介绍
患者为 59 岁男性。头皮右侧广泛脱发数年,逐渐加重。外院拟诊斑秃,为进一步诊治来到 Effendy 医生所在机构。追问病史,患者诉该区域偶有黏着性鳞屑,无瘙痒、烧灼或疼痛。近期有诊断动脉高压,正在服药控制血压。
皮肤科查体示单发无毛发区域,累及头皮枕部和顶部(见图 1)。双侧小腿均出现毛囊性角化性丘疹,腹部有粉刺和囊肿样皮损(见图 2)。浅表淋巴结无明显肿大。
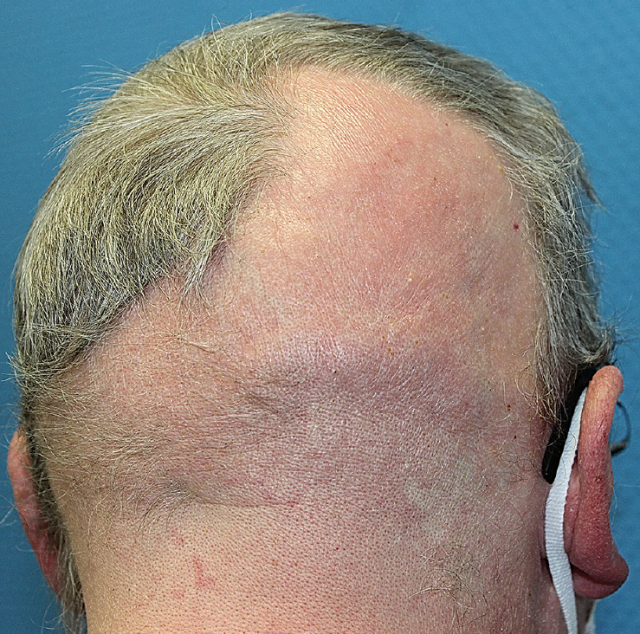
图 1. 头皮脱发区域
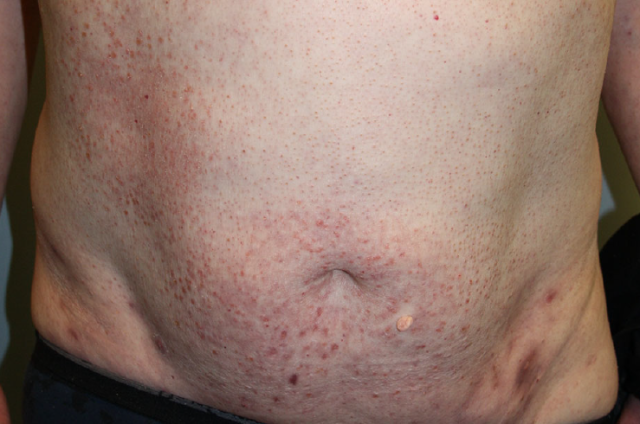
图 2. 腹部粉刺和囊肿
皮肤镜检查示附属器结构缺失,符合瘢痕性脱发。实验室检查示血常规、肝肾功能、甲状腺功能、C 反应蛋白均在正常范围内,抗核抗体滴度无明显异常。
头皮、小腿和腹部活检示淋巴细胞亲表皮和亲毛囊现象,伴毛囊破坏,无黏液沉积,符合蕈样肉芽肿(见图 3)。基因重排结果示 T 细胞受体克隆性增生,且克隆性增生的模式相同。
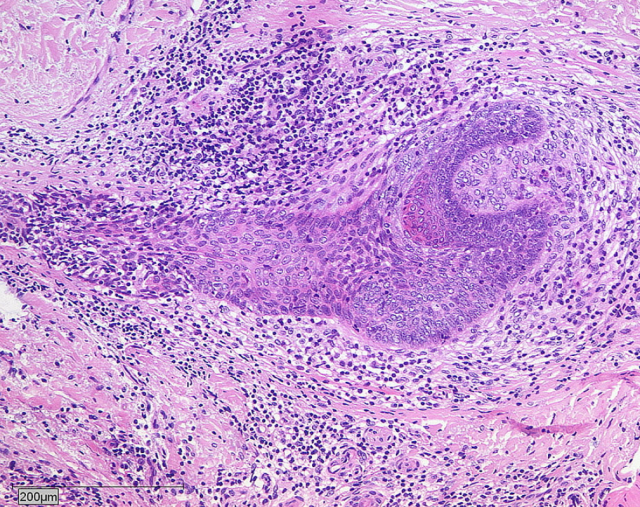
图 3. 头皮组织病理(HE 染色)
根据临床表现和组织病理学检查诊断为亲毛囊性蕈样肉芽肿,且主要临床症状是瘢痕性脱发。后续行胸部 X 片、腹部超声、骨髓涂片、CD4/CD8 比值检测等,结果均正常。淋巴结超声示双侧腹股沟及腋窝淋巴结肿大。
最终,参照 WHO/EORTC 对皮肤 T 细胞淋巴瘤的分类,患者蕈样肉芽肿疾病分期为 ⅠB 期(T2NXM0B0M0)。
治疗上,予外用强效糖皮质激素和 PUVA。治疗 3 月后病情停止进展,躯干和四肢症状有所改善。
病例学习
亲毛囊性蕈样肉芽肿是蕈样肉芽肿的罕见亚型,其特征是肿瘤性 CD4+T 细胞浸润表皮,可扩散到所有毛囊结构、皮脂腺、汗腺等。
临床上,亲毛囊性蕈样肉芽肿可表现出多种皮肤症状,例如斑片、毛囊周围丘疹和离散性斑块,通常累及头皮、面部和颈部,而这些部位很少见于普通的蕈样肉芽肿。
亲毛囊性蕈样肉芽肿的预后可以从无痛性局限性皮肤 T 细胞淋巴瘤到全身侵袭性生长。一般认为其预后比经典蕈样肉芽肿差,可能源于深部组织浸润、局部治疗反应差以及诊断延误。
病理学上,亲毛囊性蕈样肉芽肿可见肿瘤性 CD4+T 细胞浸润于表皮及附属器。有时需要与黏蛋白沉积症鉴别,对于亲毛囊性蕈样肉芽肿,黏蛋白沉积是肿瘤细胞浸润的结果,早期阶段可能没有这种现象。
此病一个引人注目的表现是瘢痕性脱发,且往往伴随眉毛脱失。对于临床医生,有必要尽早发现亲毛囊性蕈样肉芽肿,因为它能会造成严重后果。
在任何情况下,若发生脱发,首先应做皮肤镜检查,这有助于区分非瘢痕性脱发和瘢痕性脱发。如果瘢痕性脱发的来源仍不清楚,则需要进行皮肤活检,以明确发根破坏的原因,毕竟瘢痕性脱发背后可能隐藏着亲毛囊性蕈样肉芽肿。
其中,斑秃是一种非瘢痕性脱发,其皮肤镜突出特征是黄点征,即可见毛囊开口和毛囊角栓。对于本例患者,皮损区域皮肤镜检查未发现任何毛囊开口,符合瘢痕性脱发。
个别文献提示,亲毛囊性蕈样肉芽肿患者的皮肤镜下特征为:毛囊周围有白晕、粉刺样开口、白色无结构区、点状/细线状血管和毛囊开口扩张。然而,亲毛囊性蕈样肉芽肿的皮肤镜表现变异较大,这与疾病临床表现多样相符。
治疗上,根据德国 S2k 皮肤 T 细胞淋巴瘤指南,外用 Ⅲ 类糖皮质激素和 PUVA 联合治疗是早期亲毛囊性蕈样肉芽肿的一线选择。如果疗效不佳且肿瘤分期已到晚期,可使用维甲酸类药物(如贝沙罗汀)、甲氨蝶呤或阿霉素等治疗方案。
最后,作者建议用淋巴瘤性脱发(alopecia lymphomatica)这个术语来描述本例这种罕见但有潜在危险的瘢痕性脱发,并强调它应该与其他类型的瘢痕性脱发明确区分开来。
「文章内容仅用于学术探讨,供医疗专业人士阅读」
