反向型银屑病(Inverse psoriasis,IP)也称为屈侧银屑病或间擦性银屑病,它是斑块型银屑病的变型之一,好发于身体皱褶部位,特别是腋窝、肛门生殖器和乳房下等部位,有别于寻常型银屑病好发于伸侧部位的特征。
1. 临床表现
在临床上,IP 表现为境界清楚的红色斑块(见图 1),最常见的部位为腹股沟,其次为腋窝、乳房下皱褶、肛周、脐凹和耳后,肘窝、腘窝、指间隙和外阴也可受累。
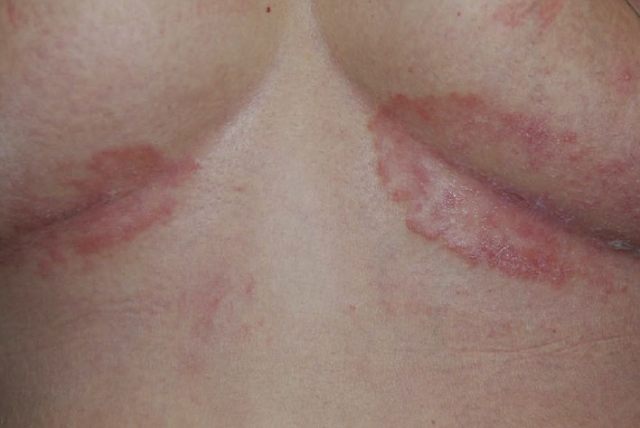
图 1. 乳房下 IP 表现为境界清楚的红色斑块伴细碎脱屑(图片来源:Micali G 等 2019)
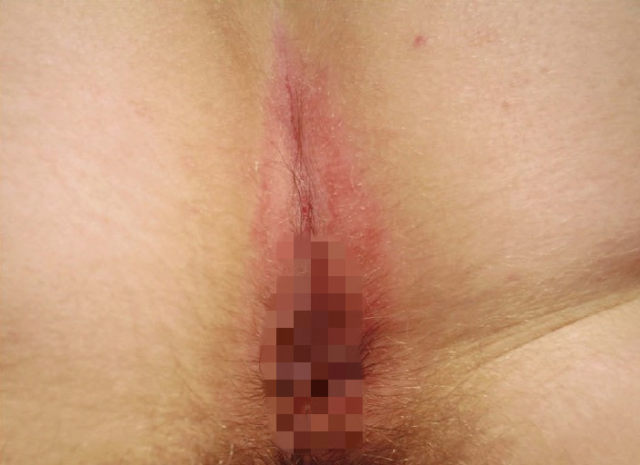
图 2. 肛周 IP 表现为对称性红色斑块伴轻微脱屑(图片来源:Micali G 等 2019)
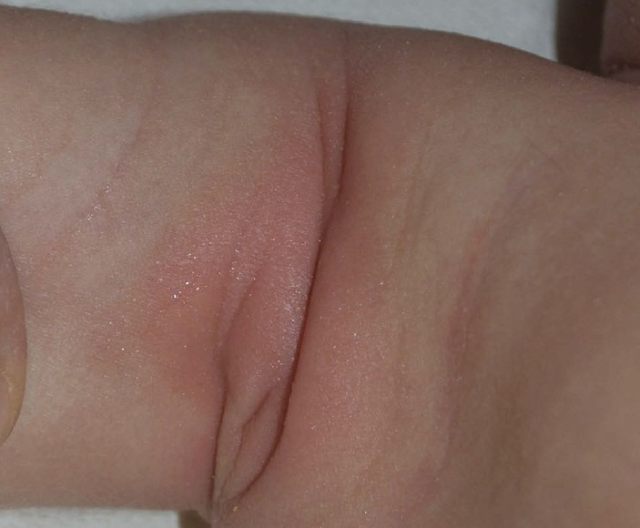
图 3. 婴儿腋窝 IP 表现为轻微脱屑的红色斑片(图片来源:Micali G 等 2019)
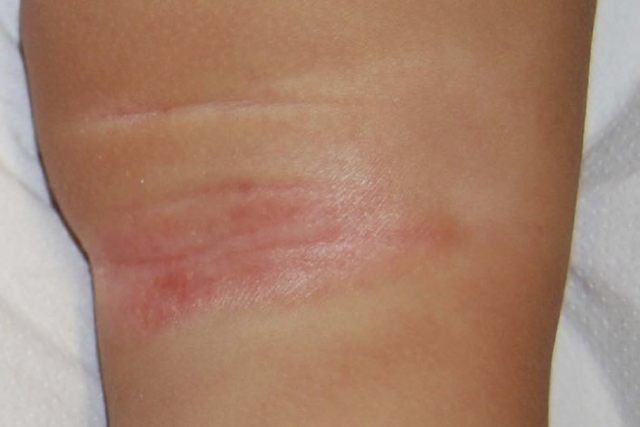
图 4. 腘窝 IP 表现为湿润而有光泽的红色斑片(图片来源:Micali G 等 2019)
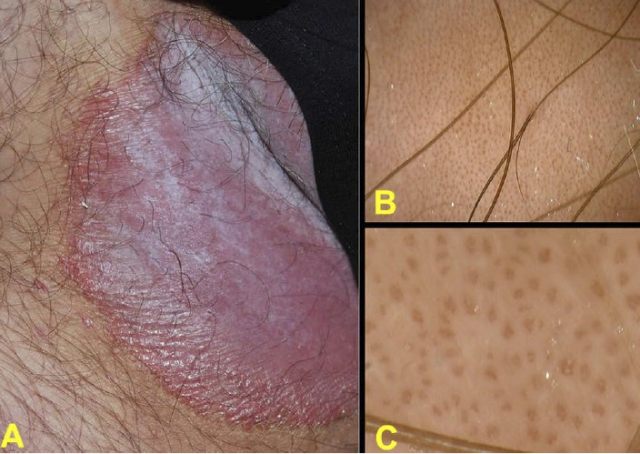
图 5.(A)腹股沟 IP;(B)皮肤镜示红斑基础上均匀分布的「红点」(10×);(C)皮肤镜示典型的灌木样毛细血管(150×)(图片来源:Micali G 等 2019)
IP 可为个体患者银屑病损害的唯一部位,但更多地伴有其他部位典型的斑块型银屑病。与斑块型银屑病不同,IP 的白色鳞屑很少或缺乏,皮损表现湿润、光滑而有光泽。
在婴儿中,IP 常表现为尿布区境界清楚、略微隆起的红色斑块,通常累及腹股沟,称为「尿布银屑病」。常继发浅表糜烂和浸渍,引起剧烈瘙痒、刺激和疼痛。
由于皮损湿润,为微生物生长提供了理想的环境,IP 部位常出现细菌和真菌(特别是念珠菌)继发感染。反过来,皱褶部位的细菌定植也可诱发 IP 发作。
2. 诊断
IP 的诊断通常基于临床表现,体格检查应包括皮肤皱褶以外部位包括粘膜,以检查银屑病的其他受累部位。甲和关节受累以及银屑病家族史可进一步支持诊断。
在少数病例中,IP 为银屑病的唯一表现,此时诊断困难,可能需要活检。在病理下,IP 的表现与典型的斑块型银屑病相似,包括表皮增生和表皮突延长,伴有棘层肥厚、角化不全、颗粒层减少,可出现 Munro 微脓疡和 Kogoj 微脓疡。与典型损害相比,IP 的表皮增生更轻,而海绵水肿更明显。
3. 鉴别诊断
IP 需与好发于皱褶部位的其他红色皮疹相鉴别,但在损害仅为孤立性或少数时,鉴别诊断困难,常需实验室或组织病理检查辅助诊断。
(1)间擦疹(Intertrigo)由皮肤之间摩擦刺激引起,好发于肥胖者或运动员,其他诱因包括潮湿、多汗、卫生习惯不良、穿着毛织品和合成纤维,临床表现为红斑、浸渍、糜烂和裂隙。
(2)股癣(Tinea cruris)由皮肤癣菌感染所致,发生于腹股沟,表现为暗红色斑块伴环状隆起性边缘和脱屑,在念珠菌感染时周围可出现卫星丘疹或脓疱。真菌镜检可确诊。但 IP 也常合并真菌感染。
(3)红癣(Erythrasma)由微小棒状杆菌感染所致,表现境界清楚的红褐色斑片,Wood 灯检查显示珊瑚红色荧光(见图 6),细菌培养阳性可确诊。
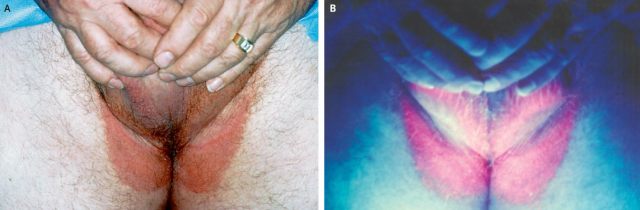
图 6. 腹股沟境界清楚的褐色鳞屑性斑块,但密闭的间擦部位未受累;(B)伍德灯示鲜艳的珊瑚红色(图片来源:Miller SD 等 2004)
(4)脂溢性皮炎(Seborrheic dermatitis)也可发生于皱褶部位,表现为红斑、糜烂和浸渍,损害表现可见油腻的红色鳞屑有助于鉴别,但也可能不出现鳞屑。鼻唇沟和头皮等典型好发部位同时受累可支持诊断。
(5)扁平苔癣(Lichen planus)也可累及皱褶部位而模仿 IP,患者其他部位典型的皮肤和/或粘膜损害,以及 Wickham 纹可支持诊断,组织病理检查可确诊。
(6)接触性皮炎(Contact dermatitis)也可发生于皱褶部位,主要由接触除臭剂、香水、有色合成材质的内衣所致,表现为境界不清的红色斑片和水疱。
(7)其他 可表现为间擦部位斑片、斑块的其他皮肤病,包括特应性皮炎、毛囊角化病、家族性良性天疱疮、乳房外 Paget 病、胰高血糖素瘤综合征、肠病性肢端皮炎(见图 7)和 Langerhans 细胞组织细胞增生症也需与 IP 相鉴别。在生殖器受累的病例还应与 Zoon 浆细胞性粘膜炎和 Queyrat 增殖性红斑相鉴别。
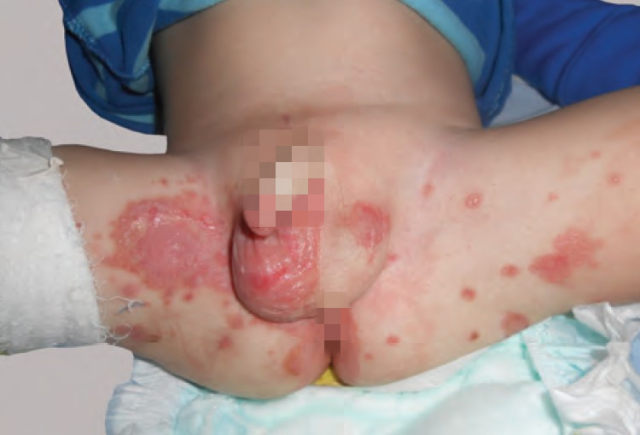
图 7. 肠病性肢端皮炎患儿腹股沟红色鳞屑性脓疱疹(图片来源:Nistor N 等 2016)
4. 治疗
由于受累部位特征的差异,包括 IP 的病变皮肤通常更薄、更容易出现局部副作用、皮肤互相接触可能形成封包效应,故 IP 的治疗与斑块型银屑病有所不同。
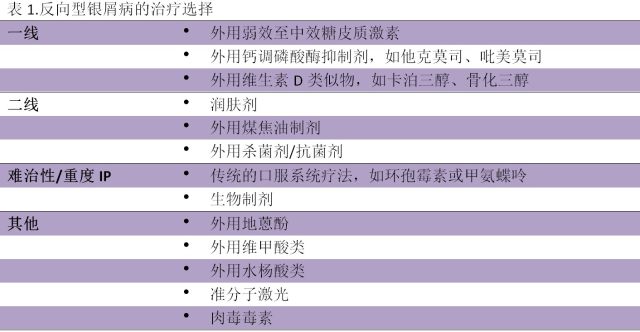
外用糖皮质激素和外用免疫调节剂是最常用的疗法(见表 1),但有关 IP 的外用或系统治疗的疗效和安全性证据水平较低。美国银屑病基金会指南推荐 IP 的一线疗法为外用弱效至中效糖皮质激素。长期外用治疗(>4 周)可外用钙调磷酸酶抑制剂如他克莫司或吡美莫司、维生素 D 类似物。
参考文献
[1] Micali G, Verzi AE, Giuffrida G, et al. Inverse Psoriasis: From Diagnosis to Current Treatment Options. Clin Cosmet Investig Dermatol, 2019, 12(12): 953-959.
[2] Miller SD, David-Bajar K. Images in clinical medicine. A brilliant case of erythrasma. N Engl J Med, 2004, 351(16): 1666.
[3] Nistor N, Ciontu L, Frasinariu OE, et al. Acrodermatitis Enteropathica: A Case Report. Medicine(Baltimore), 2016, 95(20): e3553.
「文章内容仅用于学术探讨,供医疗专业人士阅读」
